

 |
||
 | ||
| Association Césarine: échange, soutien et information autour de la naissance par césarienne. |
Le bassin est un ensemble d'os, mais aussi de ligaments.
Le bassin consiste principalement en 4 os : les deux os iliaques, le sacrum, et le coccyx, qui sont :
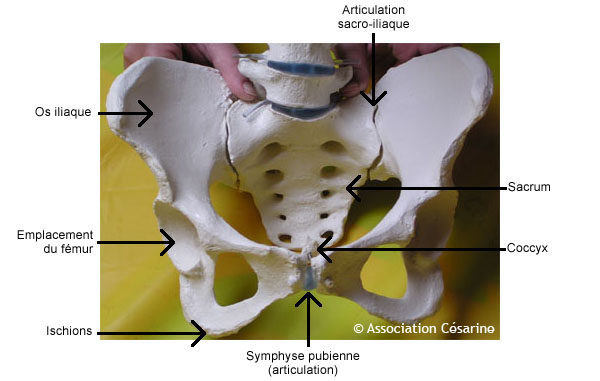
Vous pouvez sentir ces os :
Pour plus de détails sur le bassin osseux vous pouvez consulter la WikiPedia.
Le bassin paraît fixe à première vue, mais en réalité il n'en est rien : la symphyse pubienne et la jonction sacro-iliaque sont des articulations : les os bougent autour de leurs ligaments. Vous sentez ces mouvements par exemple :
Pendant la grossesse, l'imprégnation hormonale détend les ligaments, ce qui a pour effet d'augmenter les degrés de mobilité du bassin.
Rappelons enfin cette évidence : l'aspect extérieur de votre bassin ("hanches larges" ou "hanches étroites") ne présume en rien de son aspect intérieur.
La tête du bébé n'est pas une simple sphère, mais a une forme bien particulière. Selon la position de la tête du bébé, elle va présenter un plus ou moins grand périmètre.
Le plus petit périmètre est celui qui passe par le front et l'arrière de la tête (le sous-occipito-bregmatique) : c'est ce diamètre que vous présentez lorsque vous rentrez le menton pour enfiler un pull.
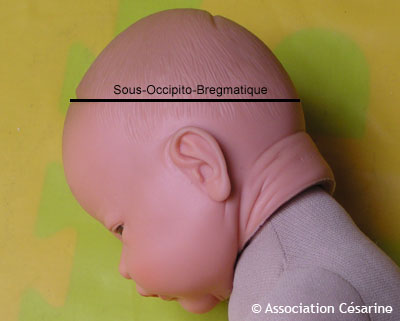
Le bébé va effectuer ce même mouvement de flexion afin d'engager le plus petit diamètre de sa tête dans le bassin de la mère. La tête du bébé peut parfois mal se fléchir, ce qui pourra l'empêcher de s'engager correctement.
L'autre dimension intéressante est le bi-pariétal qui correspond à la largeur de la tête du bébé au niveau des oreilles. Lorsque le bébé fléchit bien sa tête, c'est à ce niveau que se trouve la plus grande largeur qui devra franchir le bassin.
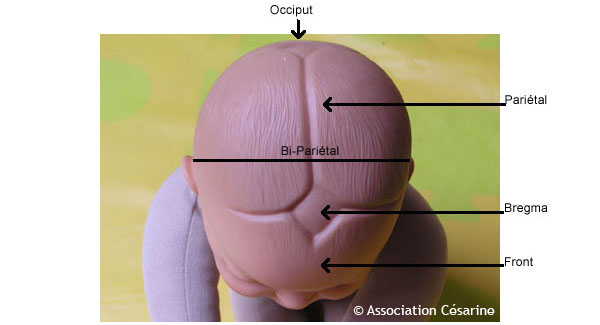
La tête du bébé n'est pas ronde : la longueur de la tête (du front à l'arrière) est bien plus importante que sa largeur (d'une oreille à l'autre). On peut également mesurer son périmètre crânien, qui correspond au tour de sa tête au niveau le plus large (le site aly-abbara présente un exemple de ces mesures par échographie)..
Le bassin n'est pas un simple tube cylindrique : pour le traverser, le bébé doit franchir trois détroits : le détroit supérieur, le détroit moyen, et le détroit inférieur. Le détroit moyen a globalement la forme d'un tuyau coudé, et correspond à la descente le long du sacrum. Le détroit supérieur (l'entrée du bassin) et inférieur (sa sortie) ne sont pas parallèles, le bébé doit s'enrouler autour de la symphyse pubienne. [1][2]
Il correspond au passage entre la colonne vertébrale et la symphyse pubienne.
On voit sur la photographie que ce passage n'est pas sphérique, mais globalement en forme de coeur : la colonne vertébrale "empiète" sur l'ouverture du bassin, c'est ce qu'on appelle le "promontoire".
Du fait de cette excroissance, le bébé ne peut franchir ce détroit supérieur qu'en se positionnant en diagonale.
S'il se présente tête en bas et bien fléchie, il y a donc 4 positions possibles, selon que le bébé choisit la branche gauche ou droite du cœur, et qu'il se positionne l'arrière du crâne vers la symphyse pubienne ou vers la colonne vertébrale (en réalité il existe toute une variété d'engagements, par exemple si le bébé se présente par le siège ou la face).
L'engagement le plus fréquent est l'OIGA : occipito iliaque gauche antérieur, ce qui signifie que le bébé a son Occiput dans l'os Iliaque Gauche, côté Antérieur (le côté de la symphyse pubienne) - il a donc le dos vers le côté gauche du ventre de la mère.
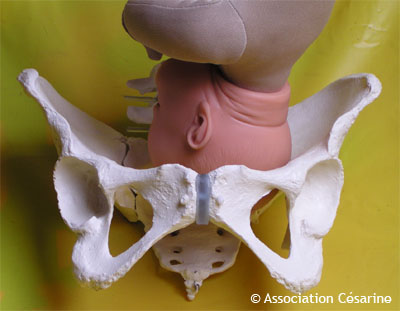
L'autre possibilité fréquente est l'OIDP, ce qui signifie que le bébé a son Occiput dans l'os Iliaque droit, côté Postérieur, il a donc le dos vers le côté droit du dos de la mère. Les présentations dos en arrière sont notoirement plus douloureuses, ce sont les fameux "accouchements par les reins" car le bébé appuie sur la colonne vertébrale, et ce d'autant plus que la mère est allongée sur le dos.
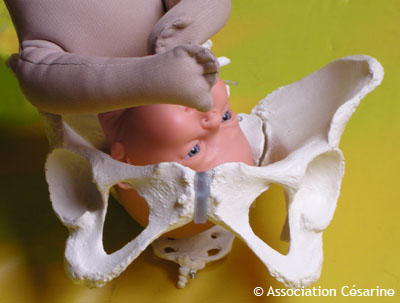
On notera que ces deux engagements, l'OIGA et l'OIDP, utilisent la même diagonale du bassin (cf. Figure 4).
Ces détroits correspondent à la sortie du bassin. Le bébé doit franchir les épines du bassin, ces dernières représentent le plus petit diamètre du bassin dans le détroit médian. Pour ce faire, il doit effectuer une rotation pour se remettre dans l'axe du bassin : en effet le bassin, à ce niveau, est symétrique, et ne peut être franchi que si bébé a l'occiput vers la symphyse pubienne de la mère, ou vers sa colonne.
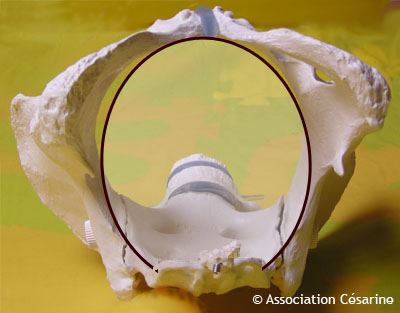
Le plus souvent , il choisira de placer sa tête avec l'occiput sur la symphyse pubienne (dos vers le haut si la mère est allongée) : il doit donc effectuer une rotation d'un huitième de tour si le bébé était en OIGA, une rotation de 3/8 si le bébé était en OIDP.
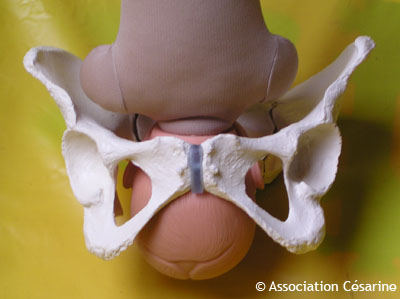
(N.B. : si un bébé en OIDP choisit d'effectuer la petite rotation d'1/8 de tour, il se retrouve avec l'occiput vers le sacrum de la mère, d'où le terme de "présentation en OS" : occipito-sacré. Dans les autres cas on parle de "présentation en OP", occipito-postérieur).
Un certain nombre de mécanismes entrent en jeu pendant l'accouchement, et permettent de faciliter le chemin décrit ci-dessus :
La contre-nutation est ce qui se produit lorsque vous pivotez les cuisses vers l'extérieur (position de type "grenouille"): les ischions se rapprochent et les ailes du bassin s'écartent. A l'inverse, la nutation s'obtient lorsque vous vous positionnez "les pieds en dedans" : les ischions s'éloignent et les ailes du bassin se rapprochent.
La position du bassin (cambré ou décambré) entre aussi en ligne de compte dans ce mouvement du bassin; pour dé-cambrer (rétroversion) le bassin il suffit de plier les cuisses contre votre torse, à l'inverse, tendre les jambes cambrera votre dos (anté-version). Lorsque vous rétroversez le bassin, la symphyse pubienne remonte (vous pouvez sentir ce déplacement), les ischions se rapprochent et les ailes du bassin s'écartent (contre-nutation). C'est l'inverse lorsque vous cambrez le dos.
Vous pouvez expérimenter ces deux positions extrêmes :
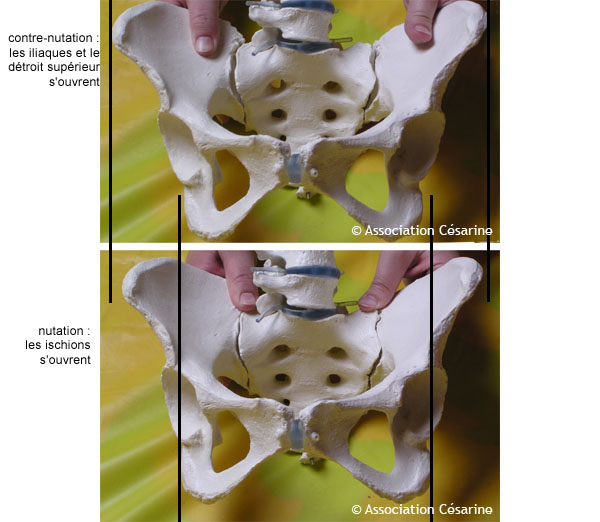
Ces mouvements ont plusieurs effets :
Une autre manière pour le bébé de gagner de l'espace, est de progresser en biais. Sa tête n'étant pas exactement sphérique, les oreilles correspondent au point le plus large, mais il est possible en inclinant la tête, de ne pas se présenter "directement" dans le bassin. Le plus souvent, c'est la mobilité du bassin de la mère qui permettra cette adaptation, plus que les mouvements du bébé lui même.
Les os du crâne du bébé ne sont pas soudés entre eux, et peuvent se déformer dans une certaine mesure. Ainsi, le diamètre de la tête du bébé peut se réduire afin de favoriser son passage. La tête du bébé pourra se déformer en "pain de sucre" : elle paraîtra plus haute, et moins large.
Les positions d'accouchement sont le thème de la Semaine Mondiale pour l'Accouchement Respecté 2005
On remarquera que tous ces mécanismes sont possibles, dès lors que la mère dispose d'une certaine mobilité : imposer une position en décubitus dorsal (la mère est allongée sur le dos, les pieds dans des étriers) fige le bassin dans une position qui est loin d'être la meilleure : la mère est le plus souvent cambrée, le sacrum bloqué, et les cuisses écartées bloquent le détroit inférieur.
La position allongée sur le côté permet dans une certaine mesure à ces mécanismes de se mettre en œuvre (notamment en jouant sur la position de la jambe supérieure), mais en réalité, l'idéal est de changer de position en toute liberté suivant le déroulement du travail, en se basant sur vos sensations : si vous avez envie de vous mettre accroupie ou de serrer les jambes, c'est probablement que votre bébé en a besoin.
La pelvimétrie tente de mesurer les passages les plus étroits du bassin. Il s'agit en général des mesures suivantes :
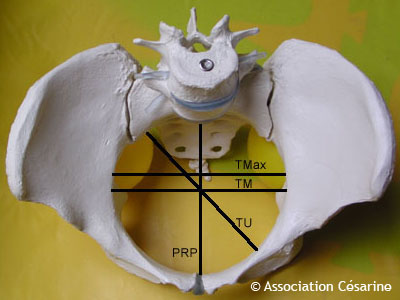
A noter que la somme de ces deux valeurs constitue l'indice de Magnin. Cependant, cet indice ne tient pas compte d'éventuelles spécificités du bassin, par exemple un bassin très large mais peu profond peut conduire à un excellent indice.
Il existe différentes techniques : radio, scanner ou IRM, par ordre de fiabilité (et de prix...) croissants. Voir pour plus de détails sur les techniques.
En ce qui concerne la précision, on peut noter que :
Vous pouvez utilement consulter ces quelques liens qui se trouvent sur aly-abbara.com :
Il est intéressant de noter que :
Rappelons également ce point de terminologie : il ne faut pas confondre la moyenne et la norme.
Dire que la moyenne d'une mesure X chez les femmes est de 10cm, ne veut pas dire qu'une mesure de 9,8cm est "anormale".
La moyenne n'est - comme son nom l'indique - qu'une simple valeur moyenne, avec, par définition, des mères au dessus de cette valeur et des mères en dessous de cette valeur, sans que cela n'indique quoi que ce soit d'"anormal" pour elles.
La norme se définit plutôt comme un intervalle; par exemple, "95% des femmes ont une mesure X supérieure à 9cm" (et encore, on peut s'interroger sur l'"anormalité" des 5% restantes).
Ajoutons enfin qu'il ne semble pas exister de consensus international sur les valeurs "normales" de la pelvimétrie.
Il serait tentant d'appliquer une règle simple du type "si la tête du bébé est plus large que les mesures de la mère, alors l'accouchement par voie basse est strictement impossible".
Or, certaines femmes ont accouché par voie basse avec un indice de Magnin considéré comme très faible (certaines mères se sont même entendu dire, après un ou plusieurs accouchements faciles par voie basse, qu'étant donné leur pelvimétrie, on aurait du les césariser d'office), tandis que pour d'autres, leur bébé ne s'est jamais engagé malgré un Magnin indiquant un bassin large. Les choses ne sont donc pas aussi binaires.
Rappelons que la mesure de la pelvimétrie comporte les biais suivants :
[7] conclut que "la pelvimétrie n'est pas nécessaire avant une épreuve de travail chez les femmes ayant subi une césarienne antérieure. Cela augmente le taux de césariennes, et est un mauvais indicateur de l'issue du travail". 55% des femmes du groupe témoin qui ont accouché par voie basse avaient en réalité une pelvimétrie telle que, dans le groupe césarienne préventive, elles auraient été césarisées.
[8] conclut que "les différences d'APGAR entre les deux groupes ne sont pas significatifs, dans le groupe pelvimétrie le taux de césariennes était plus important, ce qui suggère que la pelvimétrie avant une épreuve de travail est d'un intérêt limité". L'étude séparait les mères en deux groupes : le groupe de contrôle (sans pelvimétrie), et un groupe "pelvimétrie + césarienne prophylactique" pour lesquels une césarienne était programmée si les résultats de la pelvimétrie étaient mauvais (28% des femmes). Le taux de césariennes en urgence du groupe de contrôle était de 21.8%, tandis que dans le groupe "pelvimétrie", ce taux était de 23% - c'est à dire aucun gain, malgré les césariennes prophylactiques pratiquées dans ce groupe.
[9] conclut que "bien que les mesures du bassin soient plus grandes chez les patientes ayant accouché par voie basse, l'incidence du succès des voies basses n'est pas reliée aux mesures du bassin. [...] Les résultats suggèrent que la pelvimétrie n'est pas nécessaire chez la majorité des patientes si le passé obstétrical et l'évaluation clinique sont en faveur d'une épreuve de travail réussie".
[10] remarque que "la pelvimétrie était d'intêret limité pour prédire le succès de l'essai de travail".
[11] a étudié l'utilité d'une pelvimétrie post-césarienne, afin de déterminer la conduite à tenir pour les grossesses suivantes. Sur les 76 femmes avec un bassin jugé inadéquat, 51 ont tout de même accouché par voie basse. Sur les 83 femmes avec un bassin jugé normal, 61 ont accouché par voie basse. Les cas de rupture utérine se sont produits dans le groupe des femmes avec bassin normal. Les auteurs concluent que la pratique de routine de pelvimétrie post-natale devrait être abandonnée.
[12] a analysé les mesures du bassin de 100 patientes césarisées, et les a comparées à l'issue de la grossesse suivante, et concluent une faible valeur prédictive.
[14] (étude française) conclut à l'utilité de la pelvimétrie pour "informer le patient des chances de succès d'un AVAC, et peut être utilisée pour optimiser le choix des patientes autorisées à entrer en travail". Les résultats cités sont de 58% d'AVAC réussis chez les femmes ayant un TM < 11.5 cm, ce pourcentage montant jusqu'à 80% pour les femmes ayant un TM > 12.5 cm.
[15] a étudié les dossiers de 51 patientes pour lesquelles on disposait de pelvimétrie et du poids du foetus, pour essayer de trouver un indice foetus / bassin permettant de distinguer les femmes ayant accouché par voie basse de celles ayant eu une césarienne. Les auteurs concluent que les dimensions du bassin et le poids du bébé ne fournissent pas de données suffisantes pour prédire l'issue du travail.
[16] utilise un index foetus / bassin pour confronter la taille du foetus (mesuré par échographie à 38/39 SA) à celle du bassin (mesurée à 37 SA). Les résultats sont que 90 des 125 patientes avec un mauvais indice ont tout de même accouché par voie basse. Les auteurs concluent que cet indice a une faible valeur prédictive du succès d'un AVAC, et que cet indice n'a pas d'intérêt dans la pratique clinique.
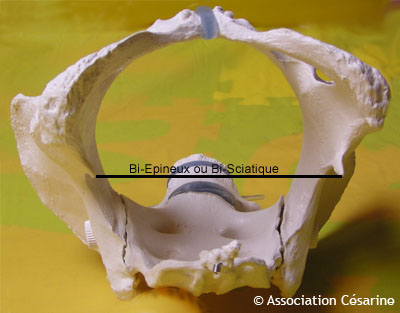
[17] compare le bi-pariétal du bébé à terme, avec la plus petite mesure du bassin : bi-épineux ou PRP. La différence entre ces deux valeurs (bassin - bébé) a été utilisée comme index : plus cet index est petit, plus la voie basse est difficile ( index < 13mm ) , voire impossible (index < 9 mm). En revanche, pour les grands index, la corrélation avec le taux de succès de la voie basse s'estompe. Les auteurs concluent à l'utilité de cette mesure, pour proposer une césarienne itérative aux cas les plus flagrants de disproportion céphalo-pelvienne.
[18] a effectué une IRM chez les mères tentant un AVAC après une césarienne pour disporportion céphalo-pelvienne, ainsi qu'une échographie pour relever les mesures du bébé. Les résultats n'ont été dévoilés qu'après l'accouchement. L'indice foetus / bassin retenu a permis a posteriori de classer les mères dans 3 zones : échec de l'AVAC (0 succès / 2 mères), succès impossible à prévoir (5 mères), grandes chances de succès (5 succès / 6 mères). Les auteurs concluent que ces mesures permettraient d'améliorer la gestion des AVAC, en répartissant les patientes en différents groupes. Cependant cette étude ne se base que sur 11 AVACs au total.
[19] utilise lui aussi un indice foetus / bassin : lors de l'essai de voie basse, les 13 mères avec un mauvais indice ont toutes dû accoucher par césarienne, et 47 des 52 mères avec un bon indice ont accouché par voie basse (parmi les 5 échecs, 4 correspondaient à une présentation en OS). Les auteurs notent que l'estimation du poids seule, ou la pelvimétrie seule, ne permettent pas d'identifier la disproportion céphalo-pelvienne.
[20] a étudié les grossesses suivant une césarienne pour disproportion céphalo-pelvienne (des critères stricts ayant été donnés) : sur 40 femmes dans ce cas, 27 ont accouché par voie basse, dont 7 femmes avec un bébé plus gros que le précédent. Les auteurs concluent que la disproportion céphalo-pelvienne n'est pas une indication de césarienne itérative (cette étude ne fait pas mention de pelvimétrie mais est tout de même intéressante).
Les conditions d'accouchement des mères ne sont pas connues (en particulier, leur position : pouvaient-elles mettre en jeu les mécanismes décrits plus haut, ou étaient-elles allongées ?). On peut s'interroger sur les résultats que donneraient de telles études, notamment en comparant les taux de succès des AVACs des études citées, avec les 87% de succès de l'étude [21], pour lesquelles les mères étaient libres de leurs mouvements.
Page mise à jour en Avril 2009.